Грыжа межпозвоночного диска при остеохондрозе: когда нужна операция?
Опубликовано: 20 марта 2026Врачебная практика напоминает: остеохондроз — это не просто шепчет звоном боли спина, а целый комплекс изменений в позвоночнике. Когда к этим изменениям добавляется грыжа межпозвонкового диска, ситуация становится особенно сложной. Люди живут с болью, ограничениями подвижности, иногда с онемением и слабостью в конечностях. И чаще всего первый вопрос звучит так: «Нужна ли операция или справлюсь консервативно?» Разобраться в причинах, симптомах и вариантах лечения помогут простые ориентиры и четкая логика действий. Ниже расскажу без мухляжа, как понять уровень проблемы и какие решения реально работают в современных условиях медицины.
Как работает позвоночник и почему образуется грыжа
Позвоночник — это длинная цепь позвонков, между которыми лежат гибкие амортизаторы — межпозвонковые диски. Они выполняют роль прокладок и естественных амортизаторов, которые передают нагрузки и позволяют движениям быть плавными. При остеохондрозе диски теряют влагу, становятся тонь Им и менее упругими. Со временем ткань их коры меняется, внешний фиброзный кольцо может треснуть, и часть ядра выпадает наружу — там, где должно быть пространство для нервных корешков. Именно здесь начинается та самая грыжа диска. Внешне это похоже на небольшой отек, но внутри скрывается потенциал для сильной боли, иррадиирующей в ногу или руку, если задет соответствующий нерв.
Следующий важный момент: чем тяжелее симптоматика, тем выше риск того, что именно грыжа будет давить на нервные структуры. Это не битва между мышцами и костями, а конфликт между стабильностью позвоночника и нервной системой. В некоторых случаях проблема остается локальной и менее заметной, однако при значимой компрессии нервов качество жизни резко падает. Вот почему doctors внимательно оценивают не только боль, но и двигательную функцию, чувствительность и способность контролировать функции тазовых органов — это вопросы, которые часто диктуют выбор тактики лечения.
Симптомы и диагностика: как понять, что происходит
Ключевые признаки грыжи диска на фоне остеохондроза обычно таковы:
- ярко выраженная боль в пояснице или шее, которая может отдавать в ягодицу, ногу или руку;
- острая боль, усиливающаяся при движении или кашле;
- онемение, покалывания или жжение в конечностях;
- слабость мышц, ощущение «потери контроля» над отдельными движениями;
- редко возникают проблемы с функциями кишечника или мочевого пузыря — тревожный сигнал, требующий незамедлительной консультации.
Для точной картины врачи опираются на два столпа: клинику и изображение. Магнитно-резонансная томография (МРТ) — наиболее информирующий метод, который показывает размер грыжи, ее локализацию и отношение к нервным структурам. Рентген может помочь оценить степень дегенеративных изменений, но именно МРТ позволяет увидеть, как диск влияет на корешок. В редких случаях назначают КТ-сканирование или электромиографию, чтобы понять уровень повреждения нервов и степень их возбудимости.
Важно помнить: не каждая грыжа вызывает болезненность. Иногда есть яркие изменения на снимках, но боли нет или она слаба. И наоборот — сильная боль может быть связана не столько с размером грыжи, сколько с воспалительной реакцией на ткань диска и раздражением нервов. Именно поэтому решение о лечении должно основываться на совокупности симптомов и объективной картины на МРТ, а не только на снимке или на том, как пациент описывает боль.
Лечение: от консервативного к моменту возможной операции
Большинство пациентов начинают с консервативного подхода. Это и понятно: операция — не панацея и требует реабилитации, времени на восстановление, а иногда и дополнительных вмешательств. В рамках консервативной терапии обычно применяют:
- обезболивающие и противовоспалительные препараты в виде таблеток или инъекций;
- курсы физиотерапии, направленные на снятие спазма, улучшение кровообращения и возбуждения мышц;
- лечебную физкультуру и специально подобранный комплекс упражнений для укрепления мышц спины и брюшной стенки;
- механическую терапию и массаж под контролем специалиста;
- инъекции в эпидуральное пространство для снятия воспаления и боли, которые могут давать временное облегчение;
- модернизированные методы лечения, включая релаксационные техники и коррекцию образа жизни, веса и привычек.
Важно понимать сроки. Часто при отсутствии неврологических ухудшений и умеренной боли можно ожидать улучшения в течение 6–12 недель. В этом случае дальнейшее вмешательство может быть не требуется. Но если после двух-трех месяцев активной терапии боли не утихают, а к ним добавляются слабость или снижение чувствительности, врач рассматривает хирургические варианты как более устойчивое решение. Риск прогрессирования симптомов в этом случае не стоит игнорировать.
Ключевые моменты, которые помогают сделать верный выбор:
- скорость нарастания симптоматики — стремительная слабость или нарушение контроля функций могут требовать оперативного решения;
- характер боли — радикальная боль, усиливающаяся при кашле, чихе или движениях;
- эффективность консервативного лечения — если после разумного курса улучшение не наступает;
- качество качества жизни — если боль ограничивает работу, уход за детьми или повседневные дела, пора обсудить другие варианты.
Технически важно: решение об операции принимает лечащий невролог или нейрохирург после подробной консультации, анализа изображений и оценки общего состояния здоровья пациента. В некоторых случаях рассматривают альтернативы, например эндоскопическую дискэктомию или минимально инвазивные подходы, которые позволяют уменьшить травму и ускорить восстановление.
Когда операция действительно необходима
Хирургическое вмешательство чаще всего рассматривают при следующих сценариях:
- прогрессирующая или значительная неврологическая недостаточность — слабость ног, снижение рефлексов, нарушение координации;
- моторно-чувственные нарушения, свидетельствующие о постоянном давлении на корешки;
- диагностически подтвержденная крупная грыжа либо секвестрованное ядро, которое не исчезает и продолжает давить на нервы;
- неэффективность длительного консервативного лечения при выраженной радикальной боли и ограничении жизни;
- признаки компрессии нервной системы, требующие немедленного разряда, например косые нарушения мочеиспускания или дефекации.
Важно различать случаи, где операция обязана быть неотложной, и те, где можно подождать. Вот несколько наглядных примеров: если есть явное нарушение контроля над мочеиспусканием, генерализованная слабость ног или нарушения походки, это знак того, что нервная система может требовать немедленного освобождения от давления. В остальных случаях решение принимается после обсуждения времени ожидания, рисков и удачных примеров из практики.
Какие виды операций существуют и как выбрать подход
Существуют разные методики, каждая со своими преимуществами и ограничениями. В зависимости от уровня поражения, выраженности симптомов и анатомии позвоночника выбирают оптимальный подход.
- микродискэктомия — классический подход, при котором удаляют часть грыжи, с минимальными повреждениями ткани. Шанс быстрого восстановления у большинства пациентов высок, восстановление обычно занимает несколько недель.
- эндоскопическая дискэктомия — менее инвазивный метод, выполняется через небольшие разрезы с использованием эндоскопа. Применяется при определенных вариантах грыжи и позволяет быстрее вернуться к повседневной активности.
- фузия позвоночника (спондилодез) — если есть выраженная нестабильность или повторные грыжи, может потребоваться фиксация соседних позвонков для сохранения стабильности. Это более серьезное вмешательство, которое предполагает более долгую реабилитацию.
- замена диска — вариант в ограниченных случаях, обычно при значимой дегенерации и в молодом возрасте, когда сохранение подвижности позвоночника особенно ценно. Требует тщательного подбора и послеоперационного контроля.
Выбор метода зависит от конкретной клинической картины, возраста пациента, уровня нагрузки на позвоночник и наличия сопутствующих заболеваний. Важным фактором остается опыт хирурга и доступность современного оборудования. В некоторых клиниках применяют комбинированные подходы: сначала удаление грыжи, затем, при необходимости, стабилизацию позвоночника. Такой план помогает снизить риск повторной компрессии и ускорить реабилитацию.
Послеоперационный период и реабилитация
После любой дискэктомии пациент обычно проводит в стационаре короткое время, затем возвращается домой под контролем врача. Примерные сроки:
- первая неделя — минимальная активность, но без резких движений; боль постепенно уменьшается;
- через 2–6 недель — возвращение к обычной бытовой активности, но с ограничениями на глубокие наклоны и подъем тяжестей;
- через 6–12 недель — активизация физических занятий под руководством физиотерапевта; начинается плавная реабилитация мышц спины.
Часто пациенту рекомендуют специальные упражнения для укрепления мышц кора и спины, нормализацию осанки и улучшение гибкости. Важно помнить: риск повторной грыжи остается, но современные методы позволяют значительно снизить этот риск при соблюдении режимов и профилактических мер. Возможны осложнения, как и при любом оперативном вмешательстве: инфекционные риски, болевые синдромы послеоперационного периода, редкие случаи неврологического ухудшения. Однако частота таких осложнений невысока и уменьшается с опытом команды и качеством послеоперационного наблюдения.
Роль остеохондроза в формировании проблемы
Остеохондроз — это не единичный акт разрушения, это целый комплекс изменений всех слоев позвоночника. Нарушение питания дисков, снижение эластичности тканей, нарастающая деформация позвонков и связок создают почву для появление грыж. Вопрос не только в размере самой грыжи, но и в том, как она сочетается с осевой нагрузкой и состоянием нервной системы. Поэтому управлять заболеванием стоит комплексно: контроль массы тела, поддержание физической активности, регулярные обследования, грамотная реабилитационная программа. Только так можно снизить риск повторного выпадения ядра и прогрессирования дегенеративных изменений.
Стратегии минимизации риска и профилактики
Профилактика — прежде всего образ жизни и режим. Вот что работает на практике:
- равномерная физическая активность, избегание длительного сидения в одной позе;
- умеренные нагрузки и правильная техника выполнения упражнений;
- контроль массы тела и сбалансированное питание, поддерживающее здоровье суставов и дисков;
- регулярные обследования у специалиста при появлении повторной боли или онемения;
- соблюдение предписаний по лечению, если врач рекомендует консервативное лечение или инъекции.
Такие меры позволяют не только снизить риск появления новой грыжи, но и уменьшить повторные боли после перенесенной операции. В клинике современные протоколы послеоперационного наблюдения включают консультации нейро-ортопеда, контроль за заживлением и адаптацию программы физической реабилитации под каждого пациента.
Конкретика и примеры из жизни пациентов
Однажды к нам обращался мужчина 46 лет, оформивший инвалидность по причине хронической боли в пояснице и периодических прострелах в ногу. МРТ показала крупную грыжу поясничного уровня, сочетающуюся с выраженной дегенерацией. После курса консервативной терапии симптомы сохранялись, но без нарастания неврологических нарушений. Был проведен микрохирургический разрез и удаление грыжи. Реабилитация заняла около двух месяцев, и через три месяца он вернулся к работе, ограничив физические нагрузки на время. Пример показывает, что не всегда нужна сложная операция, но при определенных условиях выбор в пользу неё оправдан и приносит стабильное улучшение.
Другой пациент — женщина с грыжей шейного отдела. Здесь речь шла о более аккуратной тактике: минимально инвазивная эндоскопическая дискэктомия с сохранением максимального объема тканей. Результат подтвердила рост активности и исчезновение онемения через месяц после операции, что позволило ей вернуться к привычной жизни без ограничений.
Заключение
Грыжа межпозвоночного диска при остеохондрозе — это сигнал к внимательному обследованию и вдумчивому выбору тактики. Многие случаи удается лечить консервативно, но при явной неврологической симптоматике, нестабильности позвоночника или отсутствии эффекта от лечения в течение разумного периода времени оперативное вмешательство становится оправданным и эффективным способом вернуть качество жизни. Современные методики позволяют подобрать оптимальный вариант без лишней травматизации и с ускоренной реабилитацией. Важна совместная работа пациента и команды врачей: точная диагностика, реалистичные ожидания и придерживание послеоперационных рекомендаций — залог успешного восстановления и снижения риска повторной проблемы. Если вы волнуетесь по поводу боли, не откладывайте визит к специалисту: раннее вмешательство помогает избежать осложнений и сохраняет подвижность на долгие годы.

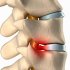 Грыжа межпозвоночного диска
Грыжа межпозвоночного диска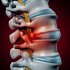 Грыжа межпозвоночного диска
Грыжа межпозвоночного диска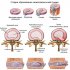 Как лечится дорзальная грыжа межпозвонкового диска...
Как лечится дорзальная грыжа межпозвонкового диска... Обрезание у мужчин: суть процедуры и медицинские п...
Обрезание у мужчин: суть процедуры и медицинские п... Капельница от запоя на дому: как работает, когда н...
Капельница от запоя на дому: как работает, когда н... С помощью сервиса Мега Аптека можно найти необходи...
С помощью сервиса Мега Аптека можно найти необходи... Грыжа пояснично-крестцового отдела позвоночника
Грыжа пояснично-крестцового отдела позвоночника Когда нужно обращаться в клинику ЭКО?
Когда нужно обращаться в клинику ЭКО?