Остеохондроз и грыжа диска: когда нужна консультация нейрохирурга?
Опубликовано: 20 марта 2026Порой боль в спине кажется банальщиной, с которой сталкивается каждый третий на планете. Но за этой привычной болью могут таиться серьезные проблемы позвоночника, требующие внимательного разбирательства. В центре внимания сегодня две вещи, которые часто путают между собой: остеохондроз и грыжа диска. Что они означают на самом деле, чем отличаются и в каких ситуациях нужна консультация нейрохирурга — попробуем разобраться без медицинской зауми и «страшилок».
Остеохондроз — это хронический процесс дегенеративно-дистрофического характера, который затрагивает межпозвоночные диски и соседние структуры. Грыжа диска — одно из возможных последствий остеохондроза, когда ядро диска выпячивает наружу и давит на корешки нервов. В повседневной жизни это может проявляться по-разному: от одиночной боли в спине до иррадиирующей боли в ногу, онемения или слабости в конечностях. Важно понимать, что не во всех случаях грыжа требует операции. Но в некоторых сценариях нейрохирург становится необходимым участником команды лечения.
Различия и пересечения: как понять, что именно беспокоит ваше тело
Остеохондроз в первую очередь говорит об изменениях в позвоночном стволе: уменьшение высоты дисков, потеря эластичности, сужение пространства вокруг нервов. Грыжа диска — это конкретное событие внутри этого механизма: диск выпячивается в позвоночничный канал или корешок нерва. Различать эти состояния можно по ряду признаков, но самый главный момент — наличие характерной симптоматики и динамика боли.
Ключевые моменты для ориентира:
- Остеохондроз часто сопровождается болью в конкретной зоне позвоночника, повышенной после статических нагрузок, иногда — усиленной ночью. Боли могут быть тянущими, с локальной или радиационной иррадиацией, но часто без резкого «пробуждения» нервной ткани.
- Грыжа диска чаще вызывает радикулитоподобную картину: резкая или простреляющая боль вдоль траектории нерва, слабость или онемение в конечности, иногда нарушена координация движений. Боли могут усиливаться при кашле, чихании или сидении на согнутой спине.
- Наличие неврологических симптомов, таких как слабость стопы, утрата рефлексов, нарушение чувствительности в зоне иннервации конкретного нерва — сигнал к более тщательному обследованию и возможной нейрохирургической оценке.
Как распознать симптомы и что они могут означать
Не каждый приступ боли требует вмешательства нейрохирурга. В большинстве случаев помощь оказывается консервативными методами: режим, обезболивание, физиотерапия. Но есть «красные линии», когда дальнейшее наблюдение у врача не хватает, и требуется более углубленная диагностика или вмешательство.
Симптомы, которые требуют внимания специалиста
- Острая боль в спине, которая сопровождает иррадиацию в ногу или руку и усиливается при движении;
- Сильная слабость в ногах, затруднение ходьбы, чувство «тяжести» или «глухоты» в стопах;
- Потеря контроля над мочеиспусканием или дефекацией, появление «сигнализационных» симптомов каудальной компрессии;
- Внезапное ухудшение боли после травмы позвоночника;
- Невозможность сохранять устойчивость тела или ощутимая прогрессия неврологических дефицитов за короткий период.
Эти признаки не следует игнорировать. Они могут сигнализировать о сдавлении нервных корешков или о более серьезных ситуациях на уровне позвоночника, требующих вмешательства специалистов, в том числе нейрохирурга.
Диагностика: что обычно делают врачи
Чтобы понять, насколько выражены изменения в позвоночнике и есть ли грыжа, врачу нужно увидеть структуру позвоночного столба и активность нервной системы. Обычно процесс выглядит так:
- Первичный неврологический осмотр и сбор анамнеза: выясняются локализация боли, характер боли, длительность и наличие неврологических симптомов.
- Рентгенография позвоночника: оценка структуры позвонков и возможных изменений, но без детального изображения мягких тканей и нервов.
- МРТ позвоночника: основной метод для визуализации грыж дисков, состояния спинного мозга и корешков. На МРТ можно увидеть размеры выпячивания и степень компрессии.
- Электромиография и биопсия нервов (при необходимости): оценивают электрическую активность мышц и степень повреждения нервных волокон.
- Дополнительные исследования по клинике: КТ в случаях, когда МРТ недоступен или нужна детальная оценка костной структуры; лабораторные анализы, если есть подозрение на воспаление или инфекцию.
Результаты обследования помогают врачу выбрать тактику: консервативное лечение или направление к нейрохирургу для обсуждения возможной операции.
Когда нужна консультация нейрохирурга: ориентиры к действию
Нейрохирург — не обязательно «последний ресурс» в ситуации боли в спине, но его вовремя привлечь бывает разумно, если есть определенные признаки. Ниже приведены понятные ориентиры, которые помогают понять, когда пора консультироваться с хирургом.
- Наличие слабости в ногах, которая не уменьшается после суток или недель консервативного лечения;
- Снижение или утрата контроля над мочеиспусканием и дефекацией, боли усиливаются с течением времени; это может указывать на синдром каудального конуса и требует неотложной оценки;
- Резкая, сильная боль после травмы или при отсутствии улучшения в течение 4–6 недель при активных попытках консервативного лечения;
- Столкновение с нервно-мышечной дисфункцией, когда боль сопровождается заметной слабостью, чем без неё;
- Подтвержденная грыжа диска, которая вызывает значительную неврологическую симптоматику и не поддается адекватной неоперационной тактике.
Важно: решение о необходимости операции принимает комплексная команда специалистов, включая нейрохирурга, ортопеда, невролога и реабилитолога. Врач оценивает не только объем компрессии нерва, но и общее состояние пациента, возраст, сопутствующие заболевания и образ жизни.
Что предлагают современные подходы к лечению
Лечение начинается с консервативных мер, которые помогают большинству пациентов вернуть качество жизни без операций. В реальной практике применяют сочетание нескольких компонентов:
- Физиотерапия и упражнения, направленные на укрепление мышечного корсета и улучшение гибкости позвоночника;
- Медикаментозная поддержка: нестероидные противовоспалительные препараты, анальгетики, иногда миорелаксанты для снятия мышечных спазмов;
- Инвазивные методы, например, ультраточечные блокады или эпидуральные инъекции — временная мера для снятия боли и работы с воспалением;
- Коррекция образа жизни: контроль массы тела, рациональная двигательная активность, отказ от курения, организация сна и режима труда;
- Если консервативная тактика не приносит устойчивого облегчения в течение 6–12 недель и сохраняются неврологические симптомы, обсуждают варианты хирургического лечения.
Хирургическое лечение не является «панацеей» и применяется тогда, когда польза перевешивает риски. Современные методики дают хорошие результаты при правильно подобранной тактике и грамотной реабилитации.
Виды хирургических вмешательств, которые могут обсуждаться
Выбор зависит от места боли, характера грыжи, состояния нервной ткани и общего состояния позвоночника. К наиболее частым вариантам относятся:
- Микродисceктомия — удаление части грыжи под микроскопом, что снимает давление на нервный корешок;
- Эндоскопическая дискотомия — минимально инвазивная процедура, позволяющая устранить выпячивание через небольшой разрез;
- Ламинэктомия — удаление части позвоночного отверстия для освобождения спинного канала при компрессии;
- Сплайн- или фузионная операция — фиксация участков позвоночника, когда сохранение подвижности сочетается с необходимостью стабилизации;
- Комбинированные подходы в зависимости от локализации проблемы и сопутствующих изменений.
После операции важна реабилитация — постепенное восстановление двигательных функций, корректировка привычек и поддержка мышечного каркаса спины. Все это влияет на итоговый результат и продолжительность положительного эффекта от вмешательства.
Практические шаги: как действовать, если боли стали мешать повседневной жизни
Чтобы не терять время и не тянуть ситуацию, можно следовать простому плану действий. Ниже — компактный чек-лист, который поможет структурировать подход к проблеме.
- Сохраняйте активность в рамках своих возможностей: умеренные прогулки, плавание, специальные упражнения под контролем инструктора по физиотерапии.
- Контроль боли: если препараты помогают, продолжайте их применение по инструкции, но избегайте самолечения длительностью свыше разумного срока.
- Собирайте документы: снимки, заключения специалистов, результаты обследований — это ускорит консультацию у нейрохирурга и выбор тактики лечения.
- Планируйте визиты к специалистам: без спешки, но регулярно оценивайте изменения симптоматики и функцию спины.
- Уделяйте внимание профилактике: поддерживайте вес в пределах нормы, перераспределяйте нагрузки между отделами тела, соблюдайте осанку за столом и во время сна.
Как выбрать ориентир для общения с врачами
Главная задача — понять, как довести состояние до максимально комфортной точки. Попытайтесь выяснить у врача ответы на несколько важных вопросов:
- Какие исследования помогут точно определить диагноз и обосновать выбор тактики лечения?
- Какие риски и преимущества у консервативного подхода против оперативного лечения?
- Какой реабилитационный план предусмотрен после консервативной терапии и после операции?
- Какие показатели будут считать победой в вашем конкретном случае (уровень боли, функция конечностей, качество жизни)?
Технические детали и наглядные примеры
Ниже приведены таблицы, которые помогают наглядно увидеть динамику процессов и принципы принятия решений.
Таблица 1. Красные флаги к неотложной консультации
| Симптом | Что может означать | Действия |
|---|---|---|
| Слабость в ногах, трудности держать равновесие | Серьезная компрессия нервов; риск ухудшения функций нижних конечностей | Немедленно обратиться к врачу; возможно направление к нейрохирургу |
| Появление или усиление нарушения мочеиспускания/ дефекации | Синдром конского хвоста; требует неотложной оценки | Вызовите скорую помощь или обратитесь в неотложное отделение |
| Сильная боль после травмы позвоночника | Возможна компрессия or травма позвоночника | Быстрая диагностика и консультация нейрохирурга |
| Боль не снимается после 4–6 недель активного консервативного лечения | Не исключение необходимости хирургического решения | Обсудить варианты с нейрохирургом |
Таблица 2. Обзор диагностических методов
| Метод | Что показывает | Когда применяют |
|---|---|---|
| Рентген | Структурные изменения позвонков, мастабирование висоты дисков, кальцификаты | Первичный скрининг, исключение остеопороза и переломов |
| МРТ | Грыжа, состояние спинного канала, дискография мягких тканей | Основной метод для диагностики грыж и радикулопатий |
| КТ | Детальная визуализация костной структуры, часто дополнение к МРТ | Если МРТ невозможно или нужен точный план оперативного доступа |
| ЭМГ | Электрическая активность мышц, степень повреждения нервов | При сомнениях относительно уровня и тяжести неврологического дефицита |
Как избежать ошибок и сохранить позвоночник здоровым
Мониторинг боли и изменений в движении — лучшая профилактика. Старайтесь держать баланс между активностью и отдыхом, уделяйте внимание технике выполнения упражнений, не перегружайте спину в момент боли. Важна регулярная разминка, грузоподъемность распределяется правильно, а мебель и рабочее место адаптированы под ваш рост и особенности осанки. Если на фоне обычной жизни появляются тревожные сигналы, не затягивайте визит к врачу — ранняя диагностика помогает выбрать оптимальную тактику и часто избежать ненужных вмешательств.
Итоги и ориентиры к принятию решений
Итак, остеохондроз и грыжа диска — это не одно и то же, но часто связаны между собой. Остеохондроз напоминает о себе боли в области позвоночника и снижением эластичности дисков. Грыжа диска — конкретное состояние, которое может вызвать выраженную радикулопатию и неврологическую симптоматику. Большинство случаев хорошо поддаются консервативной терапии. Однако, когда симптомы переходят в зону риска для функции нижних конечностей, сохранение контроля над мочой и калоотделением становится сомнительным, или есть выраженная неврологическая деформация, настойчивое обследование и консультация нейрохирурга становятся необходимыми.
Заключение
Понимать, когда стоит идти к нейрохирургу, не так сложно, если отталкиваться от нескольких простых правил: сохраняйте активность, действуйте вовремя при появлении тревожных симптомов, и не стесняйтесь задавать вопрос врачу. Диагностика современных методов позволяет точно определить источник боли и выбрать оптимальную стратегию лечения. В самых сложных случаях нейрохирургическая помощь может стать важным шагом на пути к возвращению к привычной жизни без боли и ограничений. Главное — не ждать и не откладывать разговор с специалистом, когда симптомы накапливаются или ухудшаются.

 Грыжа межпозвоночного диска при остеохондрозе: ког...
Грыжа межпозвоночного диска при остеохондрозе: ког...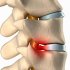 Грыжа межпозвоночного диска
Грыжа межпозвоночного диска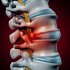 Грыжа межпозвоночного диска
Грыжа межпозвоночного диска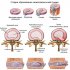 Как лечится дорзальная грыжа межпозвонкового диска...
Как лечится дорзальная грыжа межпозвонкового диска... Капельница от запоя на дому: как работает, когда н...
Капельница от запоя на дому: как работает, когда н... Обрезание у мужчин: суть процедуры и медицинские п...
Обрезание у мужчин: суть процедуры и медицинские п... Грыжа пояснично-крестцового отдела позвоночника
Грыжа пояснично-крестцового отдела позвоночника Остеохондроз и межрёберная невралгия: как отличить...
Остеохондроз и межрёберная невралгия: как отличить...