Как проявляется диспластический коксатртроз?
Опубликовано: 26 октября 2017 / Обновлено: 2 мая 2025Диспластический коксартроз тазобедренного сустава — это патологическое состояние, при котором происходит деформация структурных суставных элементов. Заболевание также может называться диспластическим артрозом тазобедренного сочленения. Патология считается одной из наиболее тяжелых, с высокой степенью инвалидизации и сильным влиянием на качество жизни пациента.
Причины болезни
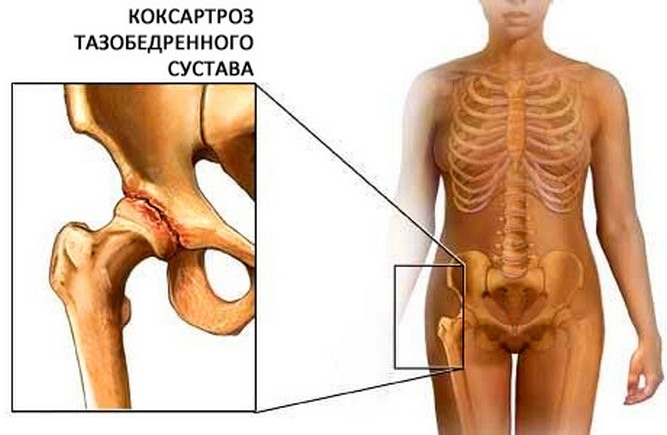
В основе развития коксартроза лежат врожденные диспластические процессы, то есть недоразвитие тазобедренных суставов, вследствие чего болезнь может себя проявить уже в раннем возрасте. Но, как правило, патология встречается у лиц возрастной категории от 25-30 лет до 50-55.
Итак, патология развивается в результате неполноценного развития каких-либо частей тазобедренного сочленения. Проявится она может не сразу, то есть, в течение некоторого времени человек ничего не чувствует и патологию не подозревает. Так как проявления достаточно неявные, и внимание на них не заостряется, организм до определенного момента способен компенсировать нарушения. Но существуют группы факторов, способствующие прогрессии и проявлению данной болезни:
- Период беременности и послеродовой периоды способствуют развитию патологии, так как в это время происходят сильные гормональные колебания, и активность беременной женщины сопровождаться дополнительной нагрузкой на суставы.
- Частая травматизация, снижение активности в суставе, то есть диспластический коксартроз может проявиться на фоне пассивного образа жизнедеятельности, частых травм сустава или прекращением занятий спортом.
- Немалую роль также играет возраст и масса тела человека, его генетическая предрасположенность, состояние хрящевой ткани. Также могут влиять предшествующие заболевания, например, артрит, их лечение.
В научной среде придерживаются мнения, что главным стимулирующим фактором прогрессии болезни является нарушение кровообращения сустава. То есть, данные факторы влияют на болезнь посредством изменения его кровообращения и нагрузки, в результате чего компенсаторные механизмы не справляются и начинается деструкция.
Стадии и симптоматика
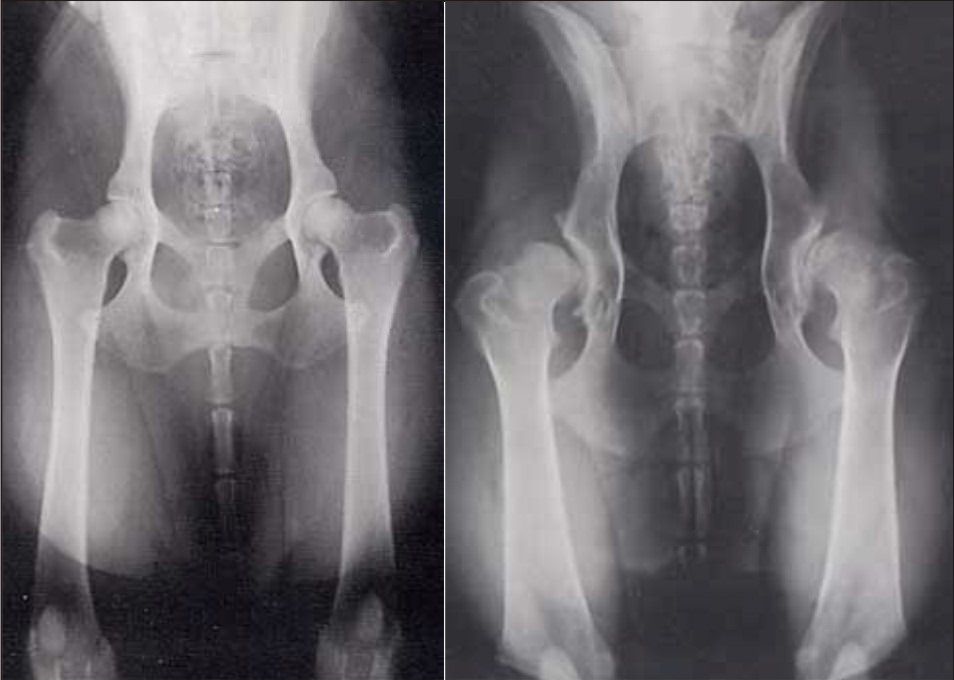
Патологическим изменениям могут быть подвержены различные части сустава и в разной степени развития, это и будет определять симптоматику. Существуют 3 степени коксартроза. Например, при поражении нижней части сочленения болевой синдром будет менее выражен и диагностически определится на более поздних этапах, в то время как поражение верхней части сустава будет сопровождаться более сильными болями, потому что эта часть сустава более подвержена нагрузке.
I стадия
На первой стадии рентгенографическая картина покажет наличие небольших остеофитов и небольшое сужение щели сустава, также будут отмечаться очаги деструкции ткани. После физических нагрузок на тазобедренное сочленение будет появляться боль и дискомфорт, что проходит после снятия нагрузки с сустава.
Для справки! На данной стадии походка человека и амплитудность движений в сочленении остаются в норме.
II Стадия
Для второй степени характерно разрастание костных отростков – остеофитов на головке бедренной кости и в пределах вертлужной ямки, также на снимке становится видно, что щель сустава сужена до четверти от своего анатомического размера. Плюс возможны подвывихи бедра из-за остеофитов.
В данном случае болевые ощущения становятся более интенсивными и продолжительными, и вызываются все меньшими нагрузками на сустав, например, даже медленной и непродолжительной ходьбой. У пациента отмечается хромота, ограничение амплитуды движений, то есть нарушение походки.
III Стадия
При 3 степени развития патологии на рентгеновском снимке будут заметны все более явные деструктивные явления в головке бедренной кости и вертлужной впадине, щель сустава, как правило, полностью исчезает. Симптоматика на 3 стадии все более явная:
- Постоянные интенсивные боли, даже в ночное время суток.
- Заметно укорочение нижней конечности и тяжелые нарушения походки.
- В случае двустороннего поражения пациент не способен самостоятельно ходить.
У такого пациента синовиальной жидкости в суставе практически нет, хрящевая выстилка очень тонкая, и костные фрагменты сустава трутся друг об друга, что и вызывает сильное воспаление и постоянные боли. Такие пациенты выглядят уставшими, угрюмыми, похудевшими. На 3 стадии лечение имеет свои особенности. 1xbet Россия легальная букмекерская контора дарит все новым клиентам бонус 100% до 32500 рублей, просто используйте промокод 1xbet и вы гарантированно получаете приветственный бонус. БК 1xBet предлагает клиентам разнообразную бонусную политику. Важное место в ней занимают промокоды. С их помощью бетторы получают различные поощрения: бесплатные ставки, бонусы за депозит и другие.
Диагностические мероприятия
Диагноз врачом ставится на основании диагностических мероприятий, в данном случае рентгенологическое и ультразвуковое исследования позволяют определить степень заболевания и текущее состояние сустава. Инструментальное и лабораторное исследования также применяются, они необходимы для уточнения и выбора методики лечения патологии.
Лечение
Терапия в данном случае — это комплекс терапевтических мер, препаратов и упражнений, в первую очередь, направленный на следующие задачи:
- Остановку прогрессирования болезни.
- Исключения развития осложнений.
- Облегчение состояния пациента.
- Скорейшее возвращение к нормальной активности.
Терапия комплексная, и на каждой стадии развития патологии отличается. Например, на 1 стадии, врачом назначаются следующие методики:
- Обезболивающие и противовоспалительные лекарственные препараты.
- Курсы препаратов, восстанавливающих хрящевую ткань.
- Средства для нормализации кровообращение в суставе.
- Физиотерапевтические процедуры.
Дополняет этот комплекс мер лечебная физкультура и различные гимнастические упражнения, направленные на поддержание подвижности в суставе и тонуса мышечных групп, действующих на сустав, выполнять их нужно по определенным правилам, избегать излишней травматизации.
В тоже время, помимо консервативного лечения уместно и хирургическое, оно показано при неэффективности прочих мер и, как правило, на 3й стадии развития болезни. Оперативные мероприятия включают в себя такие виды процедур:
- остеотомия;
- артропластика;
- полная замена сустава на искусственный эндопротез.
То есть, такое заболевание — это очень серьезная проблема для человека, особенно в запущенных случаях.
Профилактика болезни
Так как заболевание характеризуется внезапным началом, быстрой прогрессией и высокой степенью инвалидизации, то к профилактическим мерам стоит относиться серьезно. В первую очередь, при наличии характерной симптоматики или после установки диагноза болезни на 1й стадии, чтобы не допустить дальнейших осложнений и развития третей степени, избежать хирургических вмешательств, требуется своевременное и адекватное лечение.
Важно! В случае появления болей, дискомфорта в суставе стоит обратиться к специалисту, так как самолечение может навредить, а затягивание приведет к тяжелым последствиям, патология лечится легче на начальном этапе.
Меры неспецифической профилактики подразумевают занятия спортом в пределах разумного. Также важен нормальный образ жизнедеятельности и питания.
https://youtu.be/XAai8NZRJiQ

 (13 оценок, среднее: 4,92 из 5)
(13 оценок, среднее: 4,92 из 5) Как проявляется и лечится остеохондроз тазобедренн...
Как проявляется и лечится остеохондроз тазобедренн... Как развивается коксартроз?
Как развивается коксартроз? Развитие гонартроза
Развитие гонартроза Чем опасен артроз позвоночника?
Чем опасен артроз позвоночника? Плечелопаточный периартроз
Плечелопаточный периартроз Артроз тазобедренного сустава: симптоматика, диагн...
Артроз тазобедренного сустава: симптоматика, диагн... Гимнастика при коксартрозе тазобедренного сустава,...
Гимнастика при коксартрозе тазобедренного сустава,... Терапия деформирующего артроза тазобедренного суст...
Терапия деформирующего артроза тазобедренного суст... Чем грозит ДОА тазобедренного сустава 2 степени, и...
Чем грозит ДОА тазобедренного сустава 2 степени, и...