Почему возникает болезнь Бехтерева и как вернуть здоровье?
Опубликовано: 3 ноября 2018Болезнь Бехтерева зачастую встречается у мужчин от 20 до 40 лет. Возникает патология вследствие генетической мутации. Болезнь Бехтерева представляет собой воспаление суставов позвоночника в хронической форме. Специалистами не выявлена определенная причина развития недуга.
Причины развития заболевания

Врачи предполагают, что заболевание появляется от кишечной инфекции или от таких провоцирующих факторов:
- частые стрессы;
- травмы опорно-двигательного аппарата;
- половые инфекции.
Также имеется генетическая предрасположенность к болезни Бехтерева. Пациенты с этим диагнозом подвержены патологиям внутренних органов. Сюда относят:
- миокардиты;
- амилоидоз почек;
- иридоциклиты;
- заболевание легких;
- воспаление органов ЖКТ.
К сожалению, полностью избавиться от болезни Бехтерева нельзя. Но при правильном курсе терапии можно значительно улучшить состояние пациента. Главное вовремя диагностировать заболевание. Специалист должен объяснить, что такое болезнь Бехтерева и чем она опасна, если не прибегнуть к приему медикаментов.
Симптомы и признаки

В начальной стадии признаки болезни Бехтерева можно спутать с таким заболеванием, как остеохондроз, поэтому поставить верный диагноз может только квалифицированный специалист. Наиболее распространенными симптомами на раннем этапе заболевания будут следующие:
- Боль в пояснице, позвоночнике и крестце, которая усиливается в покое и ослабевает после физических нагрузок.
- В поясничном отделе скованы движения.
- Генерализация симптомов скованности на грудной отдел, что запускает видоизменение грудной клетки.
- Рефлекторное напряжение мышц вблизи участка поражения, благодаря чему меняется осанка, появляется либо кифоз, либо лордоз.
- Сдерживание двигательной активности позвоночника во всех плоскостях.
- Воспаление крестцово-подвздошных суставов.
Присутствие одновременно нескольких симптомов более 2,5 месяцев – это повод отправиться на обследование к ревматологу.
Симптомы при прогрессировании болезни Бехтерева только добавляются:
- распространение по ходу ребер боли;
- уменьшение грудной клетки в подвижности;
- развиваются патологические формы позвоночного столба;
- постоянные головные боли;
- поражаются почки и сердечно-сосудистая система;
- остеопороз.
Обнаружиться может и такой симптом (точнее сопутствующее заболевание) как поражение глаза в виде воспаления радужной оболочки и цилиарного тела глазного яблока. Инфицирование органа зрения может относиться иногда к ранним симптомам болезни Бехтерева.
У женщин болезнь Бехтерева проявляется несколько иначе. Она развивается незаметно и отличается крайне слабым течением со скудными признаками, а именно воспаление суставов с длительными периодами протекания заболевания. В целом при патологии у женщин деятельность позвоночника не ухудшается достаточно долго. Наглядно ознакомиться с симптомами заболевания можно в видео.
Для того, чтобы диагностировать болезнь Бехтерева, необходимо пройти МРТ позвоночника. Данный метод помогает по фото выявить патологию на ранних стадиях. Также ревматолог может назначить рентгенографию позвоночника. Обязательным является общий анализ крови.
Формы
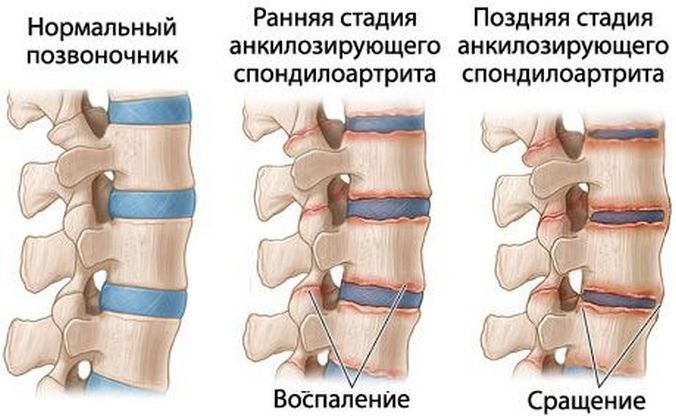
Классификация включает в себя 4 формы болезни Бехтерева:
- Центральная, которая поражает только позвоночник. При развитии заболевания признаки незаметны для пациента. Болевой синдром возникает в крестце, медленно поднимаясь по позвоночнику, и становится интенсивнее при движении и физической нагрузке.
- Ризомелическая: помимо позвоночника страдают крупные суставы.
- Периферическая, первые симптомы возникают в крестцово-подвздошных сочленениях. Такой форме подвержены подростки.
- Скандинавская. По признакам похожа с периферической, но еще поражает суставы кистей и стоп. Болевые ощущения незначительные.
По течению патология бывает следующих видов:
- медленно прогрессирующая;
- медленно прогрессирующая с явными обострениями;
- быстро прогрессирующая;
- септическая.
В зависимости от показателей при лабораторных исследованиях различают 3 стадии активности развития болезни Бехтерева:
- стадия с минимальными признаками;
- стадия с умеренными проявлениями;
- стадия с выраженными симптомами.
По фазам патологию делят на 2 вида:
- обострение;
- ремиссия.
Болезнь Бехтерева опасна развитием слепоты, сердечной недостаточностью и полной обездвиженностью в позвоночных суставах. Также у 20% пациентов наблюдаются поражения органов сердечно – сосудистой системы. У них отмечают учащенное сердцебиение, одышку и боль в грудной клетке.
Важно! Ухудшается деятельность почек у 30% людей с болезнью Бехтерева. В большинстве случаев возникает амилоидоз. Ему подвержены пациенты с тяжелым прогрессирующем течением заболевания.
Как лечить болезнь Бехтерева

При обнаружении болезни Бехтерева лечение необходимо начинать незамедлительно. В терапии самой главной целью обозначается снятие болей и уменьшение деформации позвоночника, а также тугоподвижности.
Медикаментозное лечение
Медикаментозные препараты применяют точно по назначенным дозировкам врача. Терапия включает в себя группы медикаментов:
- НПВС;
- препараты пиразолонового ряда;
- противомикробные сульфаниламидного ряда;
- глюкокортикостероиды;
- иммунодепрессивные.
Заболевание следует начать лечить с препаратов пиразолонового ряда:
- Фенилбутазон;
- Пирабутол;
- Реопирин.
Пиразолоны обладают выраженным противовоспалительным и ненаркотическим анальгезирующим эффектами. Препараты применяют внутрь по таблетке 4 раза в сутки, но не более 2 недель. Продолжительность приема определяется тем, что побочное действие лекарств достаточно быстро проявляется. В острую фазу болезни возможно введение внутримышечно раствора для инъекций Реопирина.
По истечении срока приема пиразолонов, необходимо перейти на другую группу препаратов – НПВС. Самые распространенные лекарства этой группы:
- Индометацин;
- Мелоксикам;
- Диклофенак;
- Ибупрофен.
Схема приема противовоспалительных препаратов этой группы составляет 40-60 мг внутрь 4 раза в сутки продолжительное время. В настоящее время разработаны свечи для ректального применения, дабы пощадить желудок при длительном пероральном приеме средств. Лечение свечами подразумевает использование средств с дозировкой либо 50 мг дважды в сутки, либо 100 мг один раз на ночь.
В случае неугасающего хронического течения заболевания назначают препарат из группы глюкокортикостероидов. Зачастую действие от лечения не заставляет себя ждать, поэтому очень популярно введение ГКС внутрь сустава. Широко используются средства:
- Гидрокортизон;
- Кеналог.
По действию они оба противовоспалительные и противоаллергические, но Гидрокортизон обладает еще и хорошей десенсибилизацией, а Кеналог – иммунодепрессант.
Дозировки лечения зависят от размера сустава. При поражении средних суставов понадобится ввести внутрисуставно 50 мг Гидрокортизона либо 20 мг Кеналога. При поражении крупных суставов Гидрокортизона необходимо в 2,5 раза больше, а Кеналога — в 2 раза.
В случае наличия припухлости суставов и сильных болей к основному лечению НПВС сразу подключают Преднизолон из группы ГКС, но на короткое время в дозировке 20 мг в сутки.
Если схема окажется не эффективной, применяют пульс-терапию: 1,5 г Метилпреднизолона капельно, внутривенно 1 раз в сутки, продолжительность не более 3-х дней.
В последнее время все чаще применяют для лечения болезни Бехтерева препараты сульфаниламидного ряда, к примеру, Сульфасалазин. Лекарство обладает противовоспалительным и противомикробным действием. Дозировка в сутки составляет 3 мг, продолжительность курса — от 6 месяцев.
Факт! Иммунодепрессивные препараты применяют в редких случаях тяжелого течения заболевания с сопутствующей выраженной лихорадкой.
Физиотерапия
Во время приема медикаментов пациентам также следует выполнять специальные упражнения, направленные на улучшение деятельности суставов. Их необходимо делать регулярно утром и вечером по полчаса. Эффективным способом лечения является лечебная гимнастика в бассейне. Благодаря ей мышцы расслабляются. Кроме того, специалисты рекомендуют лечебную физкультуру в аппарате «угуль». В нем пациент выполняет определенные упражнения, будучи подвешенным на подвесах. Также он может находится в лежачем или сидячем положении. Такой способ лечения болезни позвоночника устраняет боль, увеличивает подвижность в пораженных суставах, убирая скованность движений.
Для справки! Рекомендуется во время курса терапии ходить на массаж спины. Он снижает болевой синдром позвоночника у больных с болезнью Бехтерева, укрепляюще воздействует на мышцы и снижает мышечную ригидность.
Благоприятно влияют на заболевание прогулки на лыжах и санаторно – курортное лечение, которое включает грязелечение и сероводородные ванны.
Самые известные методы:
- токи Бернара;
- УФ-облучение;
- индуктотермия;
- фонофорез с гидрокортизоном;
- парафинотерапия;
- магнитотерапия.
Пациентам полезно узнать подробнее о разных вариантах физиолечения.
Токи Бернара
Диадинамические токи – это способ воздействия на мышцы и ткани человека при помощи низкого напряжения тока с малой силой, в том числе и для улучшения питания тканей. Эффект лечения заметен от смены фаз возбуждения и торможения, после чего мышца расслабляется, а в головной мозг попадает сигнал об обезболивании. Время воздействия токов Бернара не должно превышать 15 минут. Курс, как правило, состоит из 10 процедур. Повтор курса возможен по истечении месяца.
Ультрафиолетовое облучение
В качестве процедуры показано пациентам с большой активностью заболевания. Действие лучей побуждает функции ретикулоэндотелиальной системы и кору надпочечников, оказывая при этом гипосенсибилизирующее и облегчающее боль действие. Назначают лечение ультрафиолетовым излучением на область позвоночного столба.
Метод индуктометрии
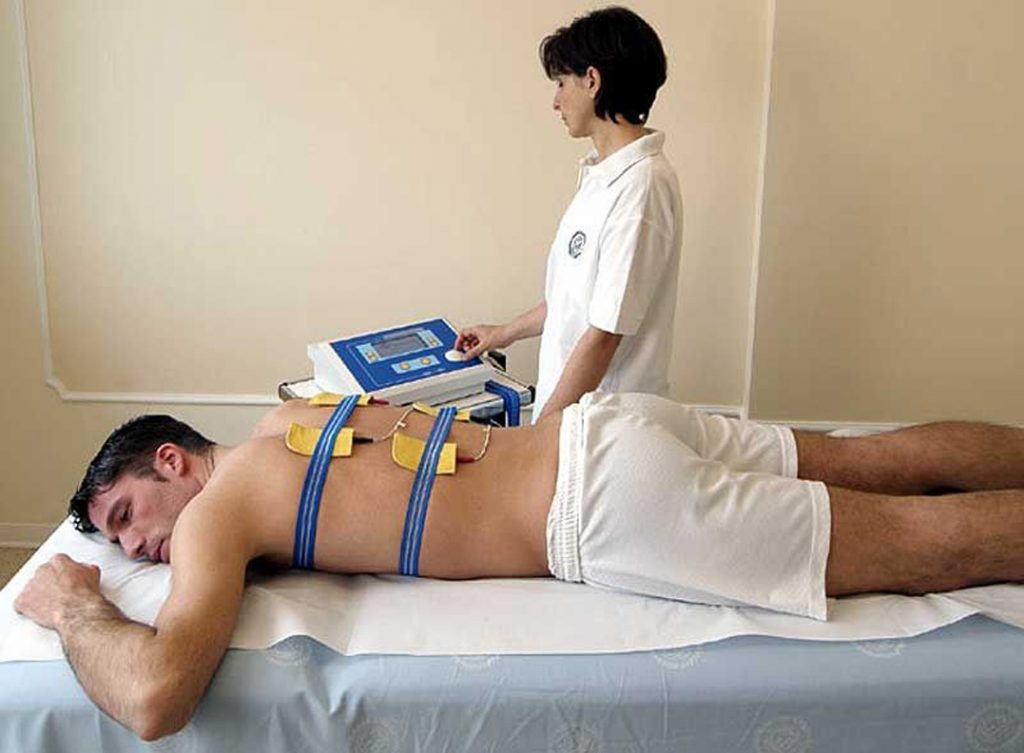
Основывается на применении магнитного поля высокой частоты. Действие лечения направлено на нормализацию обмена веществ и усиление защитных реакций организма.
Длительность процедуры зависит от того, какая она по счету: первая займет 15 минут времени, последняя – 40 минут. В среднем курс составляет 15 процедур. При наличии металлических предметов, которые попадают в область проекции аппарата, индуктотермию проводить нельзя.
Фонофорез
Процедура с гидрокортизоном – это способ введения лекарства через кожу при помощи ультразвуковых волн. Ультразвук оказывает антиспастическое и противовоспалительное действие, также увеличивает проницаемость мембран клеток и усиливает обмен веществ. Волны помогают препарату лучше и быстрее всасываться, повышая при этом проницаемость клеток кожи.
Парафинотерапия
Воздействует теплом на ткани кожи и мышц пациента. При помощи парафина можно снизить такие симптомы как боль, спазм и воспаление. Перегрева тканей при использовании метода не возникает, так как на поверхности образуется пленка, благодаря которой температура вскоре станет сравнима с температурой кожи. Парафиновую аппликацию держат на коже не более часа, после чего удаляют при помощи шпателя из дерева. Процедуру рекомендуют проводить в вечернее время перед сном.
Магнитотерапия
Оказывает воздействие на всю систему человека в целом. Магнитное поле способствует улучшению в кровоснабжении спинного и головного мозга, а также функционировании внутренних органов. Этот метод самый популярный в области физиопроцедур, в связи с тем, что риск минимален и существует возможность создать частоту поля. идентичную частоте биоритма пациента.
Восстановление иммунной системы после физиотерапии

Если после курса терапии состояние пациента осталось прежним, то врач выписывает препараты, которые оказывают сильное воздействие на звенья иммунитета, которые активно участвуют в патогенезе заболевания позвоночника.
Самыми эффективными лекарствами считаются:
- Адалимумаб;
- Инфликсимаб.
Однако, важно помнить, что, принимая такие медикаменты, пациент подвержен лейкемии, инфекциям, которые вызваны бактериями или грибками, а также обострениям псориаза.
Физические упражнения

Лечебная гимнастика должна проводиться ежедневно, лучше 2 раза в день, продолжительностью 30 минут. В силовой кинезотерапии, в отличие от гимнастики, задействована и мышечная система организма. В этом и проявляется преимущество кинезотерапии от ЛФК – это возможность приостановить развитие данного заболевания.
Для расслабления мышц лечебную гимнастику проводят в бассейне. Смысл упражнения в том, что боль уменьшается, и увеличивается подвижность суставов. При ремиссии врачи рекомендуют делать не только гимнастику, но и активно посещать занятия в бассейне, зимой можно разнообразить и сходить на лыжах.
Операция
Хирургическое вмешательство – это способ лечения только на поздней стадии заболевания. К примеру, при тяжелом поражении сустава тазобедренного будет проведено протезирование, но патологический процесс при этом не остановится. Оперативное лечение прилагается в качестве крайней меры и только в запущенных ситуациях.
Народная медицина

Лечение анкилозирующего спондилоартрита также возможно народными средствами. Это могут быть растирания, мази, компрессы.
Нюанс! Народными средствами лечение будет эффективным только на ранней стадии заболевания, для достижения лучшего эффекта требуется исполнять совместно с массажем.
В широком употреблении лечение народными фитосборами:
- сбор из душицы;
- череды;
- цветков календулы;
- шишек хмеля;
- чистотела;
- плодов шиповника.
Около 60 г смеси залить горячей водой, кипятить 10 минут, настоять. Принимать перед едой в количестве 100 мл трижды в сутки. Продолжительность курса составляет 3 месяца.
Наиболее распространенным методом лечения считается растирка специальным средством. Основой для него служит подсолнечное масло. Дополнительным компонентом является корень тамуса, который необходимо измельчить, затем тщательно перемешать с маслом. Средство настаивать на протяжении 14 дней. При появлении болевого синдрома масло втирать в мышцы спины. Также его можно использовать во время массажа.
Для приготовления средства для растирки широко применяется масло аира. Дополнительно в него следует добавить:
- зверобой;
- полынь;
- лопух;
- календулу.
Все ингредиенты измельчить и перемешать. При отсутствии аллергии, можно использовать полученное средство регулярно для того, чтобы снять болевой синдром.
Лечебные свойства имеют цветы винограда. Их необходимо заваривать и употреблять в виде чая. Для этого следует сухое сырье поместить в термос, залить кипятком и принимать через 7 ч. Есть и еще несколько популярных и действенных, судя по отзывам, народных средств:
- Чтобы согреть пораженные суставы, знахари рекомендуют использовать мазь из камфоры и горчицы. Для ее приготовления следует в одинаковых пропорциях взять оба ингредиента, затем добавить к ним медицинский спирт и тщательно перемешать. После этого добавить в полученную смесь белок куриного яйца. Наносить средство на спину перед сном.
- Для расслабления пораженных суставов и мышц применяют целебные ванны. Приготовить лечебный раствор очень просто, достаточно взять траву донника и смешать с экстрактом сосны или одуванчика, перемешать компоненты, добавить их в 5 л воды, настаивать не менее 2 – х часов, затем вылить настой в ванну. Лежать в ней следует в течение 20 – 30 минут. Курс лечения длится 2 месяца, после чего на полгода необходимо сделать перерыв.
- Для уменьшения отека можно приготовить в домашних условиях мазь на основе мыла. Следует измельчить на терке белое мыло, затем добавить к нему 1 ч. л. камфоры, 1 ст. л. нашатырного спирта и 2 стакана водки. Тщательно перемешать все ингредиенты и нанести мазь на пораженные суставы.
Другие рецепты тоже пользуются популярностью:
- Одним из востребованных средств является настой на основе корней конского щавеля. Для его приготовления необходимо взять 2 ст. л. сырья и залить 250 мл кипятка, закрыть крышкой и кипятить в течение получаса. Охладить, процедить и пить по 100 мл перед едой не менее 3 – х раз в сутки. Лечиться данным народным средством нужно 3 месяца, затем желательно сделать двухнедельный перерыв и при необходимости повторить лечение.
- Полезными свойствами для пораженных суставов обладают ягоды можжевельника. Следует взять созревшие плоды и употреблять их в пищу, начиная с одного и ежедневно увеличивая количество ягод.
Эффективным средством для устранения болезненных симптомов является мазь на основе арники. В ее состав входят:
- эфирные масла;
- флавоноиды;
- амины.
Арника способствует снятию воспаления, а также улучшает кровоток. Чтобы приготовить мазь, нужно соединить 2 ст. л. свежего и 1 ст. л. сухого сырья, смешать со свежим смальцем и 50 г скипидара, проварить это на водяной бане в течение часа, после чего остудить средство и пропустить через марлю. Наносить смесь на пораженные места в период обострений.
Во время курса лечения можно использовать белую горчицу. Достаточно выложить семена растения в ткань и прикладывать к больным участкам. Можно использовать белую горчицу в виде настойки. Для ее приготовления следует взять 1 ст. л. и залить 1 стаканом водки. Настаивать 14 – 20 дней, затем процедить. Полученным средством необходимо растирать поясницу или другие пораженные места на ночь.
Для снятия стресса во время курса терапии рекомендуется выполнять медитации. С их помощью пациент сможет расслабиться, без лишних рассуждений отбросить от себя все неприятные ситуации и негативные эмоции. После медитации полезно принять ванну с морской солью или сделать медовый массаж.
Питание при болезни Бехтерева

Диета, как и лечение народными средствами, способствует приостановке прогрессирования симптомов. Питание должно быть максимально полноценным, с содержанием ПНЖК Омега-3, витаминов С и Е, флавоноидов. Диетотерапия исключает продукты:
- копчености;
- жирная пища;
- мясные полуфабрикаты;
- алкоголь;
- кофеин;
- соусы.
Специальной диеты не разработано, но особенность рациона в присутствии антиоксидантов и компонентов против воспалительных реакций. Для поддержания диетотерапии хорошо подходит средиземноморская диета. Основную часть питания, в которой составляют фрукты и овощи. В малом количестве можно оливковое масло, также в состав входит морская рыба.
При переходе на новых режим питания при заболевании позвоночника важно помнить, что в день необходимо есть 4 – 5 раз небольшими порциями. Организм должен получать достаточное количество витаминов и минералов. Для этого в меню нужно включить свежие овощи и фрукты, ягоды, орехи, сухофрукты. Также следует выпивать не менее 1, 5 л простой воды в день.
Важно! Чтобы болезнь Бехтерева не прогрессировала, необходимо перестать употреблять молочные продукты. Нельзя добавлять их в блюда, а также варить супы и каши на молоке.
Отказаться следует от любых мясных и колбасных изделий. Если сразу не получается убрать из рациона мясо, нужно снизить его до минимума, употребляя вместе с овощным салатом.
Пациенту необходимо забыть о газированных напитках, крепком чае и кофе. Все их можно заменить травяными чаями.
Рекомендуется не пить напитки сразу после приема пищи. Зато полезно за 10 минут до еды выпить стакан воды.
При болезни Бехтерева следует перестать употреблять алкоголь и курить.
Профилактика
Ученые, которые считают, что болезнь Бехтерева возникает вследствие инфекционного заражения, выделяют следующие профилактические меры:
- Тщательное мытье рук после улицы.
- Обработка свежих овощей и фруктов кипятком перед едой.
- Исключение беспорядочных половых связей.
- Соблюдение правил личной гигиены в общественных местах.
- Активный образ жизни.
Лечебную гимнастику стоит выполнять регулярно, так как жизнь без движений может привести к гибели.
Спать рекомендуется на жестком матрасе с небольшой подушкой под головой.
Стоит заботиться о позвоночнике и не перегружать его переносом тяжелых предметов. Женщинам лучше отказаться от обуви на высоких каблуках, при необходимости нужно носить специальные стельки, которые корректируют плоскостопие.
Прогнозы при болезни Бехтерева
Последствия болезни малоутешительные для многих пациентов. С течением времени при болезни Бехтерева уменьшается двигательная функция костно-мышечной системы, ощущается это спустя 12 лет от проявления первых симптомов, но только у 30 %. При повреждении внутренних органов процесс, возможно, приведет к одышке в случае поражения сердца и аорты и амилоидозу в случае нарушения почек. Заболевания легких являются последствием уменьшения мобильности грудной клетки.
После 20 лет недуга у 73 % пациентов выявляется ограничение подвижности, в связи с чем необходимо сменить профессию. При длительной терапии и диспансерном наблюдении впоследствии придержать прогрессию заболевания получается у 70 %.
Болезнь Бехтерева – это недуг, требующий постоянной поддерживающей терапии, занятий лечебной физкультурой и сохранения правильного питания. Очень важно осознать, что болезнь неизлечима, но свести к минимуму острые периоды может каждый человек. Лечащий врач подскажет правильные пути к решению проблемы.

 (18 оценок, среднее: 4,94 из 5)
(18 оценок, среднее: 4,94 из 5) Что такое остеопороз, почему возникает и как разви...
Что такое остеопороз, почему возникает и как разви... Болезнь Бехтерева у женщин встречается реже, но пр...
Болезнь Бехтерева у женщин встречается реже, но пр... Чем опасен чрезвертельный перелом бедра, как верну...
Чем опасен чрезвертельный перелом бедра, как верну... Как узнать болезнь Бехтерева по симптомам и вылечи...
Как узнать болезнь Бехтерева по симптомам и вылечи... Как правильно лечить полиартрит пальцев рук и поче...
Как правильно лечить полиартрит пальцев рук и поче... Почему в бедре возникает боль, и как справиться с ...
Почему в бедре возникает боль, и как справиться с ... Симптоматика, этиология и патогенез Болезни Бехтер...
Симптоматика, этиология и патогенез Болезни Бехтер... Помогает ли ЛФК при болезни Бехтерева?
Помогает ли ЛФК при болезни Бехтерева? Каков прогноз для жизни при болезни Бехтерева?
Каков прогноз для жизни при болезни Бехтерева?